丂俢俶俙偲僞儞僷僋幙傪捠偟偰惗柦尰徾傪尒傞偲偄偆傾僾儘乕僠偑妋棫偟偰偔傞偵偮傟丄戝偒偔曄壔偟偨暘栰偵丄憂栻 Drug design 偑偁傝傑偡丅堛妛丄栻妛丄惗棟妛丄惗柦壢妛偑偙傟偵娭梌偡傞偺偼傢偐傞偲巚偄傑偡偑丄偙傟傜偺暘栰偵丄暔棟妛丄壔妛丄忣曬壢妛乮偲偔偵僐儞僺儏乕僞乯偲偄偭偨堎暘栰偺尋媶 幰 傪姫偒崬傒丄怴偨偵抋惗偟偨僶僀僆僀儞僼僅儅僥傿僋僗 (惗暔忣曬妛) 偲偄偆妛栤暘栰偺庡梫壽戣偺堦偮偲傕側傝丄憂栻偼妛嵺揑壢妛偲側偭偰敪揥偟偰偄傑偡丅崱夞偼丄慜夞偺峺慺偺墳梡曇偲偟偰丄偦傫側憂栻偺悽奅傪擿偄偰傒傑偟傚偆丅
丂栻偼丄堦愄慜傑偱偼丄傕偭傁傜宱尡偵傛傞惗栻乮栻岠傪傕偮揤慠嶻暔乯偺敪尒偵棅偭偰偄傑偟偨丅偦偺桳岠惈傗撆惈偑挿偄擭寧偺拞偱僠僃僢僋偝傟丄桳岠惉暘偺 拪弌丄偝傜偵偼偦偺椶帡壔崌暔偺崌惉偵傛傞戝検惗嶻偑壜擻偲側傞偲丄栻偲偟偰巗応偵弌夞傝傑偟偨丅 偨偲偊偽丄堛妛偺晝偲傛偽傟傞僸億僋儔僥僗乮460乣377B.C.乯偺帪戙偵偼偡偱偵丄桍偵夝擬捔捝嶌梡偑偁傞偙偲偑抦傜傟偰偄傑偟偨丅拞崙偺屆揟偵傕丄桍偺巬傪巊偭偨 梜 巬偼丄帟捝偺偲偒姎傔偽捝傒偑巭傑傞丄偲偺婰嵹偑尒傜傟傑偡丅1820擭戙偵側傞偲丄桍乮懏柤Salix) 偺夝擬捔捝嶌梡傪傕偮桳岠惉暘乮僒儕僔儞偲柦柤乯偑夝柧偝傟傞偺偱偡偑丄偁傑傝偵嬯偔丄栻偲偟偰偼巊傢傟傑偣傫偱偟偨丅偟偐偟1897擭丄僒儕僔儞偺椶帡壔崌暔傾僙僠儖僒 儕僠 儖巁偑敪尒偝傟丄摨條偺岠壥傪傕偮偙偲偑暘偐傞偲丄1899擭丄僶僀僄儖幮偐傜傾僗僺儕儞偺彜昳柤偱敪攧偝傟傑偡丅偟偐偟丄側偤捔捝夝擬岠壥偑偁傞偐偼傢偐偭 偰偄傑偣傫偱偟偨丅傾僗僺儕儞偺嶌梡儊僇僯僘儉乮堛妛丄栻妛偱偼"婡彉"偲偄偄傑偡乯偑夝柧偝傟偨偺偼1971擭偺偙偲偱偟偨乮1982擭丄夝柧偟偨俁恖偺尋 媶幰偑僲乕儀儖堛妛惗棟妛徿傪庴徿偟偰偄傑偡乯丅 偦偺屻丄俢俶俙偲僞儞僷僋幙偺抦幆偑憹偊傞偮傟丄偝傑偞傑側栻偺嶌梡儊僇僯僘儉偑柧傜偐偵側傝丄尰嵼偱偼丄宱尡揑偵丄敪尒揑偵尒偮偗弌偡偩偗偱側偔丄栻傪愝寁偡傞帪戙傊 偲堏偭偰偒偰偄傑偡丅
丂懡偔偺栻偼僞儞僷僋幙偵嶌梡偡傞偙偲偑暘偐偭偰偄傑偡丅偦偟偰懡偔偺応崌丄摿掕偺僞儞僷僋幙偺婡擻傪慾奞偡傞偙偲偱帯椕揑岠壥傪傕偮偙偲偑暘偐偭偰偒傑偟偨丅偟偐偟丄僞 儞僷僋幙偺婡擻偼惗柦妶摦偵昁梫側婡擻偺偼偢偱偡丅側偤偦傟傪慾奞偡傞偙偲偑帯椕偵偮側偑傞偺偱偟傚偆偐丅偦偙偱丄慜夞偍榖偟偨峺慺傪椺偵栻偺嶌梡儊僇僯僘儉 偵偮偄偰尒偰偄偒傑偡丅
丂嬶懱揑側椺偱偍榖偟偡傞曽偑傢偐傝傗偡偄偲巚偄傑偡丅
丂崅帀寣徢偺帯椕栻偵偮偄偰尒偰偄偒傑偟傚偆丅僐儗僗僥儘乕儖抣偑堎忢偵崅偄抣傪帵偡傛偆偵側傞偲丄帀幙堎忢徢乮崅帀寣徢乯偲恌抐偝傟丄帯椕偑昁梫偲側傝傑偡丅摦柆偺暻偵 僐儗僗僥儘乕 儖側偳偺帀幙偑捑拝偡傞偲丄師戞偵摦柆偺抏椡惈偑幐傢傟乮摦柆峝壔乯丄擼懖拞傗怱嬝峓嵡側偳偺寣娗忈奞偑婲偙傞偐傜偱偡丅偙偺偲偒張曽偝傟傞偺偑崅帀寣徢栻偱 偡丅 偦傕偦傕僐儗僗僥儘乕儖傗拞惈帀朾傪崌傢偣偰帀幙偲屇傃傑偡偑丄偦偺拞偱傕丄僐儗僗僥儘乕儖偼丄巹偨偪偺懱偵偲偭偰昁梫側嵶朎偺峔惉惉暘偱偁傝丄廳梫側塰梴慺偱偡丅偦偺偨 傔丄僐儗僗僥儘乕儖偺戝晹暘乮偍傛偦80亾乯偼丄幚偼懱撪偱崌惉偝傟偰偄傑偡丅偟偐偟丄崅帀寣徢偲側偭偨応崌偵偼丄怘帠偱愛庢偡傞検傪惂尷偡傞偺偼傕偪傠傫偱 偡偑丄 懱撪偱偺僐儗僗僥儘乕儖崌惉夁掱傕梷惂偟丄僐儗僗僥儘乕儖抣傪惀惓偡傞偙偲偑昁梫偲側傝傑偡丅
丂僐儗僗僥儘乕儖偼娞憻偱偄偔偮偐偺壔妛斀墳夁掱傪宱偰崌惉偝傟傑偡丅偦偺拞偱傕崌惉懍搙傪寛掕偡傞夁掱乮棩懍夁掱乯偑丂俫俵俧-俠倧俙偲偄偆壔妛暔幙偐傜儊僶儘儞巁傪崌 惉偡傞夁掱偱丄俫俵俧-俠倧俙娨尦峺慺偑偦偺壔妛斀墳傪怗攠偟偰偄傑偡乮偡側傢偪丄俫俵俧-俠倧俙娨尦峺慺偺婎幙偑俫俵俧-俠倧俙偱丄惗惉暔偑儊僶儘儞巁偲側 傝傑偡乯丅儊僶儘儞巁偼丄偝傜偵偄偔偮偐偺夁掱傪宱偰丄嵟廔揑偵僐儗僗僥儘乕儖偲側傝傑偡丅偟偨偑偭偰丄偙偺俫俵俧-俠倧俙娨尦峺慺偺摥偒傪慾奞偡傟偽丄僐儗 僗 僥儘乕儖偺崌惉傪梷惂偱偒傞偙偲偵側傝傑偡丅
丂偙偆偟偨峫偊偺傕偲偵嶌傜傟偨偺偑丄僼傽僀僓乕幮偺傾僩儖僶僗僞僠儞丄儊儖僋幮偺僔儞僶僗僞僠儞丄嶰嫟惢栻偺僾儔僶僗僞僠儞側偳偺僗僞僠儞宯偺崅帀寣徢栻偱偡丅偄偢傟傕 俫俵俧-俠倧俙娨尦峺慺傪昗揑僞儞僷僋幙偲偟丄偦偺摥偒傪慾奞偡傞傛偆偵嶌傜傟偨傕偺偱偡丅

丂懠偺椺偲偟偰偼丄怘帠偵傛傝愛庢偝傟偨扽悈壔暔乮僨儞僾儞乯偼丄彫挵偵偍偄偰峺慺兛傾儈儔乕僛偵傛傝擇摐椶偵暘夝偝傟丄偝傜偵彫挵擲枌偵懚嵼偡傞峺慺兛僌 儖僐僔僟乕 僛偵傛偭偰扨摐椶乮僽僪僂摐側偳乯偵傑偱暘夝偝傟偰偐傜彫挵偐傜媧廂偝傟傑偡偑丄偙傟傜峺慺偵寢崌偟偰丄杮棃偺婎幙偺寢崌傪慾奞偡傞兛傾儈儔乕僛慾奞栻偍傛傃 兛僌儖僐僔僟乕僛慾奞栻偑摐偺媧廂傪梷偊傞偙偲偑偱偒丄摐擜昦傗旍枮偺帯椕栻偲偟偰巊傢傟偰偄傑偡丅傑偨丄愛庢偟偨帀朾傪徚壔娗撪偱暘夝偡傞峺慺儕僷乕僛偺嶌 梡傪慾奞偡傞撪憻帀朾尭彮栻偑偁傝傑偡偑丄巗斕栻偲偟偰攧傝弌偝傟傞偙偲偵側傞偲嵟嬤榖戣偵側傝傑偟偨丅
丂偙偺傛偆偵丄偁傞昦忬傪掓偡傞応崌丄偁傞摿掕偺僞儞僷僋幙偺婡擻傪梷惂偡傞偙偲偱帯椕揑岠壥偑偁傞応崌偵偼丄偦偺僞儞僷僋幙偺婡擻傪梷惂偡傞慾奞嵻偑栻偲偟偰棙梡偱偒傞 傢偗偱偡丅
丂僞儞僷僋幙偺婡擻傪慾奞偡傞偨傔偵偼丄僞儞僷僋幙偲婎幙偺憡屳嶌梡傪慾奞偡傟偽偄偄傢偗偱偡偐傜丄僞儞僷僋幙偺妶惈晹埵乮尞寠乯偵擖傝崬傫偱丄婎幙偺寢崌 傪慾巭偡傞偙偲偑婎杮偲側傝傑偡丅傑偨丄栻偑暃嶌梡傪傕偨側偄傛偆偵偡傞偨傔偵偼丄偦偺昗揑僞儞僷僋幙偲偺傒憡屳嶌梡偡傞偙偲偑朷傑偟偔丄昗揑僞儞僷僋幙偲摿 堎揑偵憡屳嶌梡偡傞昁梫偑偁傝傑偡丅偡側傢偪栻嵻暘巕傕丄峺慺偲尞偲尞寠偺娭學傪傕偭偰寢崌偡傞昁梫偑偁傝傑偡丅
丂栻偼丄杮棃偺婎幙偲妶惈晹埵傊偺寢崌傪傔偖偭偰嫞崌偡傞偙偲偵側傝傑偡丅偙偺憟偄偵彑偮偨傔偵偼丄栻偼杮棃偺婎幙傛傝嫮偔丄偁傞偄偼傛傝挿偔寢崌偡傞偙 偲丄傑偨峺慺偵傛偭偰怗攠偝傟丄壔妛曄壔傪婲偙偟偰曻弌偝傟側偄偙偲側偳偑昁梫偱偡丅杮棃偺婎幙偼峺慺偵怗攠偝傟壗傜偐偺惗惉暔偲側傝丄峺慺偐傜棧傟偰偄偒傑 偡丅偟偐偟丄栻偼寢崌偟偨屻曄壔偣偢丄偟偽傜偔寢崌偟偰偄傞偙偲偑偱偒傟偽丄杮棃偺婎幙偑峺慺偵寢崌偡傞婡夛傪扗偆偙偲偑偱偒傑偡丅寢壥偲偟偰丄婎幙偺壔妛斀 墳傪怗攠偡 傞偲偄偆峺慺偺婡擻傪慾奞偡傞偙偲偵側傞傢偗偱偡丅
丂栻偺嶌梡儊僇僯僘儉乮嶌梡婡彉乯傪挷傋傞偲丄傢傟傢傟慺恖偵偼暦偒側傟側偄僇僞僇僫偺梡岅偑昿弌偟丄壗傪尵偭偰偄傞偺偐傛偔傢偐傝傑偣傫丅偟偐偟丄峺慺丄 婎 幙丄惗惉暔偑偦傟偧傟偳傟偐丄偦偟偰惗惉暔偑壥偨偡惗棟妛揑栶妱丄偡側傢偪慾奞偝傟傞惗棟揑婡擻偑壗偐傪堄幆偟偰撉傔偽丄婔暘棟夝偟傗偡偔側傞偲巚偄傑偡丅
丂偨偲偊偽Wikipedia偱偼儁僯僔儕儞偵偮偄偰師偺傛偆偵彂偐傟偰偄傑偡丅 乽儁僯僔儕儞偼兝-儔僋僞儉宯峈惗暔幙偱偁傝丄恀惓嵶嬠偺嵶朎暻偺庡梫惉暘偱偁傞儁僾僠僪僌儕僇儞傪崌惉偡傞峺慺乮儁僾僠僪僌儕僇儞崌惉峺慺乯偲寢崌偟丄偦偺妶惈傪慾奞偡 傞丅偙偺寢壥儁僯僔儕儞偑嶌梡偟偨嵶嬠偼儁僾僠僪僌儕僇儞偑嶌傟側偔側傝丄偦偺暘楐偵敽偭偰嵶朎暻偼敄偔側傝丄憹怋偑梷惂偝傟傞乮惷嬠嶌梡乯丅傑偨嵶嬠偼嵶朎 幙偺怹摟埑偑摦暔偺懱塼傛傝傕堦斒偵崅偄偨傔丄儁僯僔儕儞偺嶌梡偵傛偭偰嵶朎暻偑敄偔側傝懝側傢傟偨嵶嬠嵶朎偱偼奜塼偲偺怹摟埑偺嵎偐傜嵶朎撪偵奜塼偑棳擖 偟丄嵟廔揑偵偼梟嬠傪婲偙偟偰巰柵偡傞乮嶦嬠嶌梡乯乿
丂偙傟傪撉傒夝偔偵偼丄傑偢峈惗暔幙儁僯僔儕儞偑慾奞偡傞峺慺偼嵶嬠偑傕偮僞儞僷僋幙丄儁僾僠僪僌儕僇儞崌惉峺慺偱偁傞偙偲傪傑偢妋擣偟傑偡丅偙偺峺慺偺杮 棃偺婎幙偵偮偄偰偼彂偐傟偰偄傑偣傫偑丄惗惉暔偼儁僾僠僪僌儕僇儞偱偡丅惗惉暔偼嵶嬠偺嵶朎暻偺庡梫惉暘偲偄偆偙偲偐傜丄偙偺峺慺偺慾奞偵傛偭偰丄嵶朎暻偑嶌 傜傟側偔側傝丄寢壥揑偵嵶朎偼巰偸丄偲偄偆戝傑偐側榖偺嬝摴偼撉傒庢傟傞偐偲巚偄傑偡丅
丂偪側傒偵儁僯僔儕儞偼丄嵶嬠偩偗偑帩偮嵶朎暻偺崌惉傪峴偆峺慺傪昗揑偲偟偰偙傟傪摿堎揑偵慾奞偡傞栻嵻偱偡丅嵶朎暻偼嵶嬠偺惗懚偵昁恵側峔憿偱偡偑丄僸僩傪娷傔偨恀妀惗 暔偵偼懚嵼偟側偄偨傔丄儁僯僔儕儞偼嵶嬠偵懳偡傞慖戰撆惈偑崅偔丄僸僩偵懳偡傞撆惈偼掅偄偙偲偵側傝傑偡乮偨偩偟丄挵撪嵶嬠傕嶦偡偙偲偑偁傝丄偦偺偨傔挵撪嵶 嬠憄偺僶儔儞僗偑曵傟丄壓棢側偳偺暃嶌梡偑婲偙傞偙偲偑偁傝傑偡乯丅傑偨丄僂僀儖僗偵傕嵶朎暻偼偁傝傑偣傫偺偱丄峈惗暔 幙偼僂僀儖僗偵偼岠偐側偄偲偄偆偙偲偱傕偁傝傑偡丅偨偩偟丄峈惗暔幙偺嵟戝偺栤戣揰偺堦偮偼丄嵶嬠懁偱偦偺峺慺偵曄堎偑婲偒丄杮棃偺婎幙偲偺尞偲尞寠偺娭學傪 曐偪側偑傜丄偡側傢偪偦偺婡擻傪堐帩偟側偑傜栻嵻偲偺尞偲尞寠偺娭學惈偑曵傟偰偟傑偆丄偄傢備傞懴惈嬠偺弌尰偱偟傚偆丅
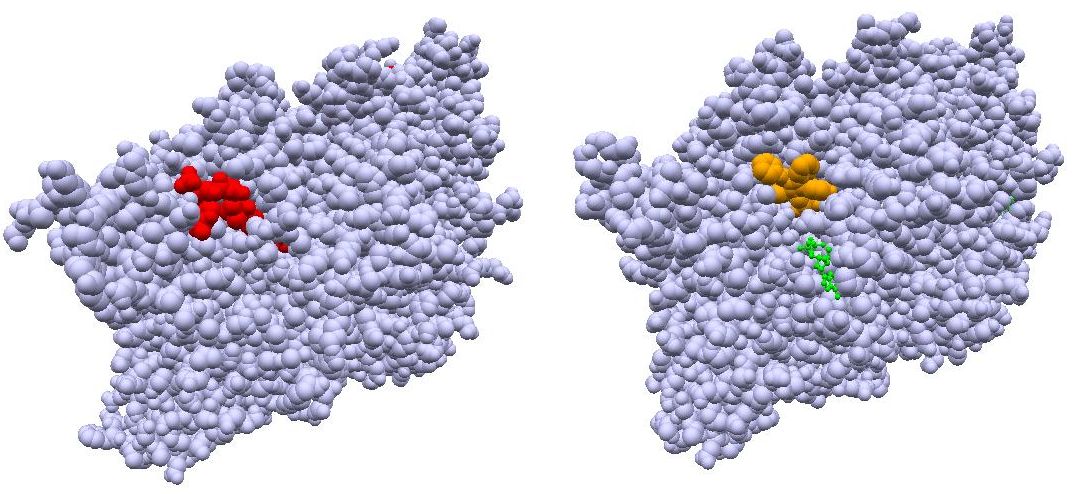
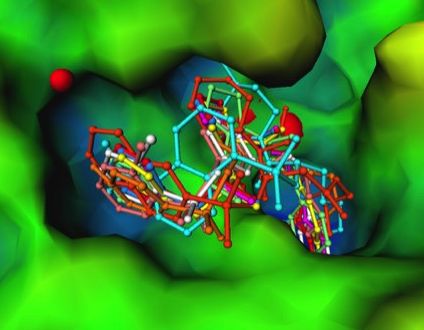
丂栻偺昗揑偑峺慺偱偁傝丄婎幙偲摨條偵妶惈晹埵偵乽尞偲尞寠偺娭學乿偱寢崌偡傞偲側傞偲丄尞寠偺宍偑傢偐傟偽丄栻傪愝寁偱偒傞偙偲偵側傝傑偡丅幚嵺丄懡偔偺 峺慺偺棫懱峔憿乮宍乯偑柧傜偐偵側偭偰偍傝丄尞寠偺宍偑傢偐偭偰偄傞峺慺偺椺偼媫憹偟偰偄傑偡丅堦曽丄傢傟傢傟偑尰嵼崌惉偱偒傞壗昐枩偲偄偆壔崌暔偺僨乕僞 儀乕僗傕偁傝傑偡丅偦偙偱丄僐儞僺儏乕僞傪巊偭偰丄偦傟傜偺壔崌暔偑昗揑僞儞僷僋幙偺尞寠偵寢崌偡傞偙偲偑偱偒傞偐偳偆偐挷傋傞偙偲偑偱偒傟偽丄尨棟揑偵偼丄 栻偲側傞壔崌暔傪尒偮偗弌偡偙偲偑偱偒傞傢偗偱偡丅偙傟偼峔憿儀乕僗憂栻 Structure-Based Drug Design (SBDD) 偲傛偽傟偰偄傑偡丅
丂恾7.2偵SBDD偺僀儊乕僕恾傪帵偟傑偟偨丅僞儞僷僋幙偺妶惈晹埵乮尞寠乯傪僋儘乕僘傾僢僾偟偨恾偱丄尞寠偱偁傞妶惈晹埵偺孍傒偑尒傜傟傑偡丅朹儌僨儖 偱昤偐傟偨暋悢偺壔崌暔偼丄偙偺尞 寠偵僼傿僢僩偡傞壜擻惈偺偁傞傕偺傪壔崌暔僨乕僞儀乕僗偐傜専嶕偟偰摼傜傟偨傕偺偱偡丅偟偐偟偙偺専嶕嶌嬈偵偍偄偰偼丄堦偮偺暘巕偱傕偄 傠偄傠側岦偒偱抲偔偙偲偑偱偒傑偡偟丄扨偵宍偺憡曗惈偩偗偱側偔丄壔崌暔偲僞儞僷僋幙偲偺娫偺暔棟丒壔妛揑側憡屳嶌梡偺揔崌惈傕峫椂偟側偗傟偽側傝傑偣傫丅偦偺偨傔丄堛 妛丄栻妛丄惗暔妛偼傕偪傠傫偺偙偲丄暔棟妛丄壔妛丄忣曬壢妛側偳偺暆峀偄抦幆傪摦堳偡傞昁梫偑偁傝傑偡丅偦偙偱丄僶僀僆僀儞僼僅儅僥傿僋僗偲偄偆怴偟偄妛嵺揑 側 妛栤暘栰偑抋惗偟偰偄傑偡丅
嵟怴偺榖戣偲偟偰丄僗乕僷乕僐儞僺儏乕僞偱怴宆僐儘僫僂僀儖僗偺栻傪扵偡偲偄偆摦夋偮偒偺婰帠偑埲壓偺僒僀僩偵偁傝傑偡丅偨偩偟丄桳椏夛堳偱側偄偲堦晹偟偐傒傜傟傑 偣傫丅偟偐偟丄摦夋偼尒傜傟傞傛偆偱偡丅僐儞僺儏乕僞憂栻偑嵟愭抂偺榖戣偱偁傞偙偲偼姶偠偰偄偨偩偗傞偲巚偄傑偡偺偱丄嫽枴偺偁傞恖偼擿偄偰傒偰偔偩偝 偄丅丂乽僐儘僫栻 傪 扵偣丂偁偺僗乕僷乕僐儞僺儏乕僞乕屻宲偺挧愴乿 乮奜晹儕儞僋乯
丂嵟屻偵丄嵟傕恎嬤側栻偱偁傞捔捝丒夝擬嵻偺榖戣傪偲傝偁偘傑偡丅 捔捝丒夝擬嵻偺昗揑僞儞僷僋幙偼僔僋儘僆僉僔僎僫乕僛乮COX乯偲偄偆峺慺偱丄偦偺摥偒傪慾奞偟傑偡丅偙偺峺慺偼丄傾儔僉僪儞巁傪婎幙偲偟丄嵟廔揑偵僾儘僗僞僌儔儞僕儞傪 惗惉偡傞壔妛斀墳偺嵟弶偺抜奒傪扴偭偰偄傑偡丅偟偨偑偭偰丄僾儘僗僞僌儔儞僕儞偺惗 惉傪梷惂偡傞偙偲偱帯椕岠壥偑尰傟傞偲偄偆傕偺偱偡丅偦偙偱丄傑偢偼丄僾儘僗僞僌儔儞僕儞偺嶌梡偐傜尒偰傒傑偟傚偆丅
丂僾儘僗僞僌儔儞僕儞偼丄偦傟偑暘斿偝傟傞晹埵偵傛偭偰偝傑偞傑側嶌梡傪堷偒婲偙偡僔僌僫儖揱払暔幙乮偁傞庬偺儂儖儌儞乯偱偡丅偨偲偊偽丄傢傟傢傟偺恎懱偵 嵶嬠傗僂僀儖僗側 偳偺昦尨懱偑怤擖偡傞偲丄柶塽宯偼偙傟偵懳峈偡傞偨傔墛徢斀墳傪堷偒婲偙偟傑偡丅墛徢偼堦斒偵傢傟傢傟偵偲偭偰晄夣側徢忬傪掓偡傞偨傔丄堄恾偵斀偟偨傕偺偺傛偆偵巚傢傟傑 偡偑丄嵶朎傗慻怐 偑彎奞偝傟偨嵺偵偙傟傪庢傝彍偄偰嵞惗偡傞偨傔偵惗懱偑堷偒婲偙偡斀墳偱丆偁偔傑偱惗懱偵偲偭偰偼廳梫側杊屼斀墳側偺偱偡丅揟宆揑側墛徢斀墳偺堦偮偑敪擬偱偡 偑丄偙 傟偵傛傝僂僀儖僗偺妶摦傪梷偊傞偙偲偑偱偒傑偡丅偦偺懠偵傕丄柶塽嵶朎偺妶桇偡傞応傪弨旛偡傞偨傔偺寣娗偺奼挘丄寣娗偺摟夁惈偺槾恑側偳偑偁傝丄偦傟偵傛偭偰 庮傟傗捝傒偑惗偠傑偡丅嬝擏捝傕丄塣摦偵傛偭偰彎偮偄偨嬝慇堐傪廋暅偟傛偆偲偟偰婲偙傞偁傞庬偺柶塽宯偺斀墳偱丄嬝慇堐偱墛徢斀墳偑婲偒偰偄傑偡丅偦偺寢壥丄 嬝枌偑巋寖偝傟丄姶妎拞悤傪夘偟捝傒偲姶偠偰偄傞偲峫偊傜傟偰偄傑偡丅偙偆偟偨墛徢斀墳偺堷偒嬥傪堷偔偺偑僾儘僗僞僌儔儞僕儞側偺偱偡丅
丂彎傪晧偭偨偲偒偵姶偠傞捝傒偼惗柦傪堐帩偡傞忋偱廳梫側僔僌僫儖偱偡丅偙偺偲偒彎岥晅嬤偱偼敪捝暔幙偑曻弌偝傟丄偦傟傪庴偗庢偭偨捝妎恄宱偑捝傒傪擼偵揱 偊傑偡丅偙偺偲偒 僾儘僗僞僌儔儞僕儞傕曻弌偝傟丄捝傒偵懳偡傞斀墳惈傪崅傔丄寢壥偲偟偰捝傒傪憹嫮偡傞摥偒傪偟傑偡丅惗棟捝偵傕僾儘僗僞僌儔儞僕儞偼娭傢偭偰偄傑偡丅寧宱帪偺 捈慜偐傜慜敿丄宱寣傪攔弌偡傞偨傔巕媨偺廂弅傪懀恑偡傞傛偆僾儘僗僞僌儔儞僕儞偑僔僌僫儖傪敪怣偟傑偡丅偟偐偟暘斿偑懡偡偓傞偲嫮偄惗棟捝傪堷偒婲偙偡偙偲偵 側傝傑偡丅
丂偙偆偟偨偙偲偐傜丄僾儘僗僞僌儔儞僕儞偼廳梫側栶妱傪扴偭偰偄傞偺偱偡偑丄搙傪夁偓傞偲傢傟傢傟偵偼晄夣偲側傝丄偦傟偑僗僩儗僗偲側偭偰媡偵徢忬傪埆壔偟 偐偹側偄傢偗偱 偡丅偦偙偱丄僾儘僗僞僌儔儞僕儞偺崌惉傪慾奞偡傟偽丄捔捝丒夝擬偺岠壥偑摼傜傟傞偲偄偆傢偗偱偡丅堦曽丄捝傒偺儊僇僯僘儉偑堎側傞曅摢捝丄堓捵釃偺捝傒丄恄宱惈 偺捝傒偵偼岠壥偑偁傝傑偣傫丅
丂夝擬丒捔捝嵻偵偍悽榖偵側偭偨偙偲偑偁傞恖偼懡偄偲巚偄傑偡丅栻偺愢柧彂傪擿偄偰傒偰偔偩偝偄丅傾僙僠儖僒儕僠儖巁乮傾僗僺儕儞乯丄僀僽僾儘僼僃儞乮僷僽儘儞丄僙僨 僗乯丄僀儞僪儊僞僔儞乮僶儞僥儕儞丄僒儘儞僔僢僾乯丄僕僋儘僼僃僫僋乮儃儖僞儗儞乯丄儘僉僜僾儘僼僃儞乮儘僉僜僯儞乯側偳偺惉暘柤偑彂偐傟偰偄傞偲巚偄傑偡丅 偙傟傜偼偡傋偰峺慺僔僋儘僆僉僔僎僫乕僛傪昗揑偲偟丄偦偺婡擻傪慾奞偡傞偨傔偵奐敪偝傟偨栻側偺偱偡丅
丂偨偩偟丄僾儘僗僞僌儔儞僕儞偵偼堓擲塼偺暘斿傪懀恑偟丄堓傪庣傞摥偒傕偁傝傑偡丅偙傟傕慾奞偝傟偰偟傑偆偲堓擲枌偑峳傟傞暃嶌梡傪堷偒婲偙偟傑偡丅偟偨偑偭偰丄堓擲枌傪 庣傞栻傕摨帪偵張曽偝傟傞偺偑堦斒揑偱偡丅
丂栻偺昗揑偼峺慺偩偗偱偼偁傝傑偣傫丅偙偺屻偺夞偱傕丄峺慺偱偼側偄僞儞僷僋幙傪昗揑偲偟偨栻偺榖戣傪庢傝忋偘傑偡丅崱夞偺榖偵嫽枴傪傕偨傟偨曽偼丄恎嬤側乽栻柤乿偲偲傕 偵乽嶌梡婡彉乿偲擖椡偟偰専嶕偟偰傒偰偔偩偝偄丅栻偺嶌梡儊僇僯僘儉側偳撉傫偱傕傑偭偨偔帟偑棫偨側偐偭偨傕偺偑丄彮偟棟夝偱偒傞傛偆偵側偭偰偄傞偐傕偟傟傑 偣傫丅